Панкреатит – одно из самых серьезнейших заболеваний желудочно-кишечного тракта, которое проявляется в нарушении работы поджелудочной железы. Опасность недуга и вправду очень высока, поэтому диагностику и терапию патологии важно организовывать своевременно. Более подробно об этом и общей сущности панкреатита поговорим в сегодняшней статье.
Что такое панкреатит и чем он опасен
Неправильное питание и вредные привычки – путь к панкреатиту!
Поджелудочная железа человеческого организма не только секретирует собственный сок, необходимый для переваривания поступающей в ЖКТ пищи, но и участвует в синтезе важнейших для человека веществ.
Так, к примеру, данный орган в 15 сантиметров длиной и весом всего 80 грамм вырабатывает инсулин, глюкагон и ликопин, которые являются регуляторами уровня сахара в крови. Учитывая столь важные функции железы, недооценивать ее работу просто недопустимо, однако она – обычный орган, которому свойственно «ломаться».
В обычном состоянии у поджелудочной железы человека редко наблюдаются какие-либо патологии, однако нарушения в ее функционировании нередко появляются из-за неправильного питания, образа жизни или злоупотребления алкоголя. Следствием таких нарушений является то, что в органе развивается воспалительный процесс, и он уже не в силах качественно исполнять свои функции. Именно в таком случае у человека развивается панкреатит.
По сути, данное заболевание – это воспаление поджелудочной железы, которое провоцирует нарушения в ее работе.
На сегодняшний день выделяют две формы панкреатита:
- Острую, являющуюся стремительным и ярко выраженным нарушением в работе поджелудочной железы.
- Хроническую, которая развивается из острой формы недуга и представляет собой постоянно текущее воспаление органа.
Вне зависимости от формы протекания причинами панкреатита, как правило, являются:
- злоупотребление алкоголем
- патологии ЖКТ и желчного пузыря
- атеросклероз
- сахарный диабет
- гипертония
- отравление
- прием некоторых лекарств
- частое переедание
- неправильная организация питания и образа жизни
- инфекционное поражение железы
- генетическая предрасположенность
Отметим, что отмеченные выше причины провоцируют развитие острой формы панкреатита, из которой в перспективе может развиться и хроническое воспаление поджелудочной железы. Последнее, к слову, очень опасно, ибо способно провоцировать развитие серьезнейших патологий ЖКТ (язва, рак) и летальный исход.
Симптомы заболевания
Сильнейшая боль в верхней части живота – основной признак недуга
Что хроническая, что острая форма панкреатита – довольно-таки интересный вид заболевания, так как его течение далеко не всегда является симптоматическим. Поэтому с целью поддержания «желудочного» здоровья стоит проводить его систематическое обследование в поликлинике.
Однако во многих случаях развития панкреатита он проявляется с конкретной симптоматикой, основой из которой являются следующие признаки:
- сильные болевые ощущения в области живота
- повышенная температура тела
- понижение или повышение давления
- бледность кожного покрова лица
- рвота
- диарея или запор
- появление одышки
- вздутие живота
- синюшные пятна в области пупка и поясницы
- пожелтение склеры глаз или кожи
При остром или обострении хронического панкреатита представленные выше симптомы усиливаются по нарастающей. В итоге, состояние больного сильно ухудшается и ему требуется госпитализация.
В силу того, что усиление симптоматики происходит в чрезвычайно короткие сроки при их первичном появлении стоит незамедлительно посетить ближайшую поликлинику, предпринять меры базовой диагностики и начать соответствующую терапию. В противном случае появление самых опасных осложнений панкреатита – дело времени.
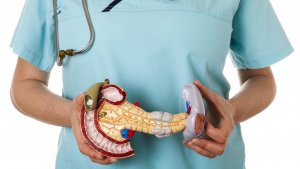
Диагностика патологии
Диагностика панкреатита требует комплексного обследования
Для организации терапии панкреатита, в первую очередь, важно точно диагностировать наличие данной патологии. Проведение и назначение диагностических мероприятий – исключительная прерогатива гастроэнтеролога, поэтому при подозрении на панкреатит любой формации его посещения не избежать.
В типовом варианте диагностика в кабинете специалиста проводится посредством реализации следующих этапов:
- Сбор и анализ эпидемиологического анамнеза больного. На этом этапе происходит разговор гастроэнтеролога с пациентом. Последний максимально подробно рассказывается специалисту о первых проявлениях и симптоматики его недуга, после чего врач может сделать некоторые выводы.
- Проведение пальпационных диагностических процедур. Таковые заключаются в прощупывании некоторых органов через кожу человека, что позволяет выявить первичные признаки панкреатита.
Назначение и реализация специализированных обследований. В случае с панкреатитом проводятся:
- Биохимический анализ крови. По его результатам определяются следующие показатели: увеличение альфа-амилазы, липазы и уровня сахара в крови, уменьшение альбуминов в организме, проверка активности С-реактивного белка и повышение мочевины.
- Определение стабильности водно-электролитного баланса кровяной системы. При панкреатите таковой заметно ухудшается и жидкости в крови становится в разы меньше.
- Клинический анализ крови. Данная методика диагностики позволяет выявить основные показатели функционирования организма.
- Анализ мочи. Суть его проведения аналогична предыдущему типу обследования.
- УЗИ, рентген, компьютерная томография, лапароскопия и эндоскопия. Эти виды исследований необходимы для визуализации проходящих в ЖКТ и поджелудочной железе процессов, что очень важно для постановки точного диагноза.
Отметим, что при диагностике панкреатита любой формы представленные выше методы являются обязательными. Только совокупность их результатов способна помочь профессиональному гастроэнтерологу поставить точный диагноз.
Особенности терапии панкреатита
Во время лечения нужно придерживаться специальной диеты
Лечение острого и хронического панкреатита – процесс, состоящий из огромного количества этапов. Перечень последних определяется для каждого случая в индивидуальном порядке, поэтому лечить воспаление поджелудочной железы важно совместно с профессиональным врачом.
В общем виде принципы лечения недуга таковы:
- Купирование приступа панкреатита. Этот момент требует организации больному постельного режима, отказа с его стороны от еды и питья (исключение – обычная вода), прием обезболивающих, прикладывание к месту болей холода и обращение в поликлинику.
- Организации основной терапии недуга. Тут все зависит от тяжести протекания панкреатита и его особенностей в каждом конкретном случае. Вне зависимости от формы патологии важно устранить факторы ее развития, а после чего организовать соответствующий тип терапии, который может быть представлен консервативными или хирургическими методами. Не менее важно организовать правильную диету на период лечения недуга и систематично посещать поликлинику для отслеживания течения патологии. Отметим, что при терапии панкреатита не исключается и применение народной медицины, однако она должна быть организована правильно и быть не основой лечения, а подспорьем в нем.
- Поддержание полученного результата. На этом этапе лечения достаточно придерживаться базовых профилактических мер, которые помогут не допустить повторного появления панкреатита или его обострения.
В целом, особых сложностей в лечении панкреатита не имеется. Главное при организации терапии данного недуга – тесное сотрудничество с врачом, следование его советам и грамотный подход к проводимым лечебным процедурам. Уверяем, с таким лечением панкреатит отступит в кратчайшие сроки и не будет докучать любому человеку.
Прогноз лечения болезни и ее профилактика
Панкреатит легче предотвратить, чем лечить!
Прогноз терапии панкреатита острой формы практически всегда положительный, особенно когда обращение в поликлинику и организация терапии со стороны больного были осуществлены своевременно. В случае же с хронической формацией недуга все не так радужно.
Лечение панкреатита в такой форме во многом зависит от тяжести его протекания и своевременности организации лечения. В любом случае, классифицировать воспаление поджелудочной железы как неизлечимый недуг нельзя, поэтому при его появлении паниковать не стоит, а лучше начать своевременное избавление от патологии.
Допустим, недуг успешно повержен. Что делать дальше? Естественно, поддерживать здоровое состояние организма. В случае с панкреатитом профилактические меры таковы:
- Полный отказ от алкогольных напитков, курения и уже тем более наркотических средств.
- Проведение систематичных обследований в поликлиники, особенно при появлении малейшего дискомфорта в ЖКТ.
- Полное избавление от всех заболеваний, которые так или иначе проявляются в течение жизнедеятельности.
- Организация правильного питания, то есть без изобилия жирной и иной тяжелой пищи, а также приема пищи дробными и небольшими порциями.
- Избегание перееданий.
- Акцент в питании на витаминную и полезную пищу.
- Укрепление иммунитета.
Больше информации о панкреатите можно узнать из видео:
Подумать только, но представленные выше меры при систематическом и грамотном проведении – залог успешной профилактики любой формы панкреатита. Настоятельно не рекомендуем отказываться от профилактических процедур при страдании от воспаления поджелудочной железы, ибо страдальцу от панкреатита подобное смерти подобно.
Как видите, панкреатит – не столь страшное заболевание. Безусловно, при его появлении просто недопустимо «просиживать штаны», однако и паниковать точно не стоит. Для грамотной диагностики и терапии недуга достаточно придерживаться представленных выше положений. Надеемся, статья была для вас полезна и дала ответы на интересующие вопросы. Здоровья вам!
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.