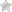Содержание
Заражение крови – это грозное осложнение инфекционных заболеваний. Состояние вызвано попаданием бактерий и их токсинов в кровь, распространением по организму и возникновением новых очагов поражения. Без лечения более чем вероятен летальный исход.
Почему возникает заражения крови?
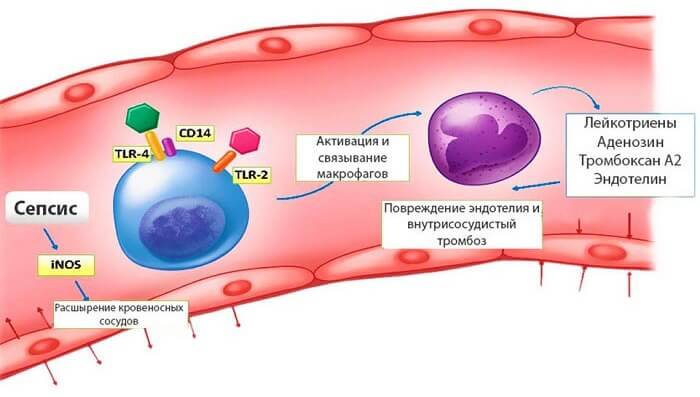
Сепсис – заражение оргазма болезнетворными бактериями, попавшими в кровь
Сепсис почти никогда не развивается как самостоятельное заболевание. Кровь человека обладает несколькими защитными механизмами, препятствующими проникновению инфекции. Для того, чтобы развилось заражение крови, нужен мощный воспалительный процесс или резкое ослабление иммунитета.
Различают причины сепсиса, связанные с особенностями макроорганизма и микроорганизма:
- Со стороны организма человека это уже указанные причины – наличие очага инфекции (больной зуб, гнойник на коже, пневмония, абсцесс и т.д.), и ослабление иммунитета (переохлаждение, истощение, иммунодефицитные состояния).
- Со стороны микроорганизма это повышенная вирулентность, большая заражающая доза и устойчивость к антибактериальным препаратам. Наиболее опасны в этом плане некоторые разновидности стафилококка. Самый распространенный возбудитель гнойных процессов имеет огромные резервы устойчивости к антибиотикам. Наиболее опасные формы – MRSA и WRSA, устойчивые ко многим используемым антибиотикам.
Отдельно следует поговорить о внутрибольничной инфекции. Штаммы микроорганизмов, обитающих в лечебных учреждениях, отличаются повышенной устойчивостью к противомикробной терапии и высокой вирулентностью. Они вызывают наиболее опасные и сложно излечимые разновидности сепсиса.
Заражение может произойти и без очага инфекции – при хирургических манипуляциях, гинекологических заболеваниях и операциях.
Наиболее опасным считается гинекологический сепсис, возникающий в родах и при болезнях женских половых органов. Он отличается стремительным развитием симптомов, как следствие – большим риском развития летального исхода.
Первые признаки и симптомы
Симптоматика зависит от этиологической формы и течения болезни
Симптомы сепсиса достаточно разнообразны и очень зависят от того, какой именно очаг инфекции стал источником системной воспалительной реакции. Точно определить момент, когда заболевание приводит к развитию сепсиса, как правило, невозможно.
Наиболее яркие признаки заражения крови:
- Лихорадка – температура поднимается выше 39 градусов, высокая температура держится постоянно.
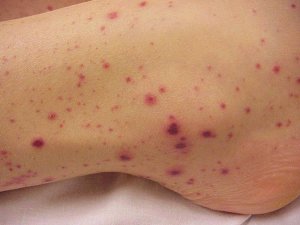
- Высыпания на коже – они могут быть разнообразными, чаще всего гнойничковые.
- Нарушения сознания и сна.
- Резкое снижение артериального давления и частый пульс.
- Возбуждение, которое сменяется заторможенностью;.
- Одышка, бледность и синюшность кожи, при этом патологии органов дыхания и сердца может не быть.
- Кровоизлияния на коже и склерах («кроличьи глаза»).
Первым признаком сепсиса становится резкое ухудшение состояния – у пациента, уже имеющего очаг инфекции, внезапно поднимается температура, появляется возбуждение, ночные проливные поты, которые не позволяют ему выспаться. На лице заметен сильный румянец, глаза блестят.
Во время резкого подъема температуры пациент испытывает сильный озноб.
Затем возбуждение сменяется заторможенностью и апатией, пациент засыпает, сознание постепенно угнетается. В это время возникают нарушения дыхания, понижается артериальное давление, учащается пульс. Румянец на коже сменяется бледностью, а позже синюшностью. Появляются высыпания и кровоизлияния.
Больше информации о сепсисе можно узнать из видео:
Состояние пациента продолжает ухудшаться – давление все больше снижается, пульс становится нитевидным, сознание отсутствует. В это время развиваются признаки полиорганной недостаточности – из-за множественных очагов воспаления нарушаются функции внутренних органов. Симптомы могут быть очень разнообразны – снижается образование мочи, возникает желтушный синдром, резко нарушаются дыхательные функции, возникают нарушения сердечного ритма.
Неотложная помощь
Лечение сепсиса возможно только в стационаре – если состояние пациента с инфекционным заболеванием резко ухудшается, необходимо сразу же вызвать «скорую». Если пациент находится дома, то ему не следует двигаться – всю заботу о нем должны взять на себя его близкие. Больному не следует есть и пить, а также принимать какие-либо лекарства без назначения врача.
В стационаре пациенту будут назначены антибиотики – чаще всего до получения результатов анализов на чувствительность возбудителей к препаратам.
Назначаются лекарства широкого спектра действия – ванкомицин, реже – пенициллиновые антибиотики.
Виды и стадии сепсиса
Этиология сепсиса
Существует множество разновидностей сепсиса, связанных с очагом инфекции, который послужил отправной точкой для распространения общей инфекции. Основные виды сепсиса:
- Чрескожный – возникает из воспалившихся повреждений кожи, фурункулов.
- Акушерский – связанный с воспалениями женских половых органов, родами и гинекологическими операциями.
- Тонзиллярный – вызван воспалительными процессами в миндалинах.
- Одонтогенный – связан с воспалительными процессами в полости рта (кариозные зубы, пародонтит, остеомиелит челюсти).
- Отогенный – связан с патологией среднего и внутреннего уха.
- Криптогенный – выявить очаг инфекции не удалось.
Кроме того, сепсис классифицируется по виду возбудителей – это очень важно для подбора противомикробных препаратов. Наиболее частые возбудители – стрептококки, стафилококки, менингококки, синегнойная палочка, но возможны и другие возбудители. Микроорганизм обязательно указывается в диагнозе.
Сепсис имеет три фазы развития – токсемия, септицемия и септикопиемия
По клиническому течению сепсис может быть:
- Острейшим – не более 2 дней, летальность до 90%.
- Острым – до месяца, летальность около 50-60%.
- Подострым – до 4 месяцев, летальность 30-40%.
- Рецидивирующим – до 6 месяцев с обострениями и ремиссиями, летальность около 30%.
- Хроническим – более года, летальность сильно варьируется.
Для хрониосепсиса характерен ряд особенностей – он протекает с невыраженной клинической картиной, может длиться несколько лет, при этом пациент чувствует себя относительно хорошо. Опасность такого заболевания в том, что при любом ослаблении иммунитета (переохлаждение, простуда, обострение хронических болезней) происходит резкое усиление активности возбудителя, и хрониосепсис переходит в острую фазу.
Сепсис развивается в несколько стадий, смена которых может происходить с различной скоростью в зависимости от клинического течения.
Первая стадия носит название септицемической – в это время происходит поступление микроорганизмов в кровь и их распространение по организму. У пациента в этот момент резко ухудшается состояние и повышается температура, наступает стадия возбуждения.
Следующая стадия – септикопиемическая – характеризуется развитием очагов воспаления во внутренних органах, циркуляции в крови одновременно бактерий, их токсинов и продуктов жизнедеятельности пораженных тканей. Состояние пациента прогрессивно ухудшается, сознание угнетено, появляются первые признаки нарушения функций внутренних органов.
Полиорганная недостаточность не всеми специалистами выделяется в отдельную фазу. Она обусловлена развитием очагов инфекции во внутренних органах, нарушением их функции, угнетением жизненно важных функций организма – дыхания и сердечной деятельности. В этот момент организм пациента настолько ослаблен, что не может эффективно препятствовать распространению инфекции.
Способы диагностики
Диагностировать патологию можно с помощью бактериологического посева крови
Диагностика сепсиса – достаточно сложный процесс. Ни лабораторные, ни инструментальные методы не могут дать точного ответа. Врач опирается на состояние пациента, данные осмотра и анализов, сопоставляет их и исходя из этого принимает решение о выборе методов лечения.
Необходимые исследования:
- Анализы крови – биохимический, бактериологический.
- Бактериологический посев отделяемого из возможного очага инфекции.
- Тест на чувствительность к антибиотикам.
- Анализы мочи.
- МРТ при признаках полиорганной недостаточности.
При необходимости и наличии времени врач может назначить и другие виды исследований, позволяющих определить степень нарушения функций тех или иных органов. Критериями для постановки диагноза сепсиса считается обнаружение бактерий в крови (бактериемия) в сочетании с высокой лихорадкой и тенденцией к ухудшению состояния пациента, а также наличие очагов инфекции в нескольких внутренних органах одновременно. Два из трех признаков – достаточный критерий для постановки диагноза.
Тем не менее, следует разделять понятия бактериемии и сепсиса. Наличие бактерий в крови может быть кратковременным и далеко не всегда сказывается на общем состоянии больного, а также не всегда приводит к гнойным отсевам и возникновению новых очагов поражения.
Особенности лечения и прогноз
Лечение сепсиса должно быть начато незамедлительно после того, как был поставлен диагноз. Основа терапии – антибиотики, поскольку только они могут устранить причину заболевания – инфекцию. Подбор антибиотиков производится двумя путями – эмпирическим и по результатам антибиотикограммы.
Эмпирический путь – это назначение лекарства без данных о чувствительности возбудителя к нему. Врач выбирает препарат, исходя из предположений о том, какой микроорганизм стал причиной сепсиса, и какой антибиотик будет эффективен. Обычно используются средства с широким спектром действия. Если в течение 3 дней не произошло улучшения состояния пациента, препарат меняют на другой. Такой подход оправдан на ранних этапах сепсиса – пациент нуждается в немедленной помощи, а результаты анализов приходят не мгновенно.
Лечение комплексное и проводится в стационарных условиях
Антибиотикограмма – это одно из обязательных лабораторных исследований при сепсисе. Из крови и отделяемого выделяется возбудитель и определяется его вид. После чего проводят тест на чувствительность – на колонию бактерий воздействуют различными антибиотиками, имеющимися в больнице. По результатам определяют, какой препарат окажется наиболее эффективным. Некоторые микроорганизмы растут достаточно медленно, и результаты теста врач получает уже после того, как состояние пациента было стабилизировано.
Кроме того, крайне важным является поддержание жизненно важных функций организма. Лечение сепсиса проводится в реанимации, где врач имеет возможность постоянно контролировать сердечную деятельность, дыхание, функцию печени и почек. При необходимости пациенту проводится искусственная вентиляция легких и гемодиализ.
Для снижения интоксикации больному внутривенно вводят растворы, улучшающие текучесть крови – физраствор, реополиглюкин, при необходимости возможно переливание крови. Назначаются мочегонные препараты (форсированный диурез), что способствует выведению токсинов из организма. Проводится противовоспалительная терапия с использованием глюкокортикостероидов. Температура тела снижается с помощью литической смеси.
Прогноз при сепсисе крайне серьезный, особенно это касается острейших форм, характерных для гинекологии.
Стремительное развитие патологии может не оставить времени на эффективное лечение и приводит к очень высокой летальности. Острый и подострый сепсис в этом плане чуть менее опасны, но летальность в обоих случаях близка к 50%. Хрониосепсис опасен непредсказуемыми стремительно развивающимися обострениями. При правильном и своевременном лечении возможно полное выздоровление.
Какие осложнения он может вызвать?
Сепсис – это опасное заболевание, которое может стать причиной летального исхода
Осложнения сепсиса напрямую связаны с его патогенезом. Наиболее частые среди них – гнойные отсевы (метастазы) и полиорганная недостаточность.
Термин «метастазы» применяется не только в онкологии. В развитии инфекционного процесса он означает возникновение новых очагов заражения. При наличии бактериемии происходит оседание возбудителя в различных органах, и если местный иммунитет не может эффективно с ними бороться, возникают очаги гнойного воспаления. Выявить их все достаточно сложно, поэтому курс антибиотикотерапии при сепсисе длится не менее 2 недель, при необходимости – больше.
Полиорганная недостаточность возникает из-за гнойных очагов и нарушений гемодинамики. Чаще всего развивается одновременно печеночная и почечная недостаточность, присоединение дыхательной или сердечной почти всегда приводит к летальному исходу. Недостаточность других органов не успевает оказать существенного влияния на состояние пациента.
Профилактика сепсиса заключается в своевременном лечении очагов инфекции и инфекционных заболеваний.
Следует правильно проводить курс антибиотикотерапии, если он назначен – это позволит устранить возбудителя до того, как он станет причиной сепсиса. После операций специально назначается курс антибактериальных препаратов, чтобы предотвратить заражение крови.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.